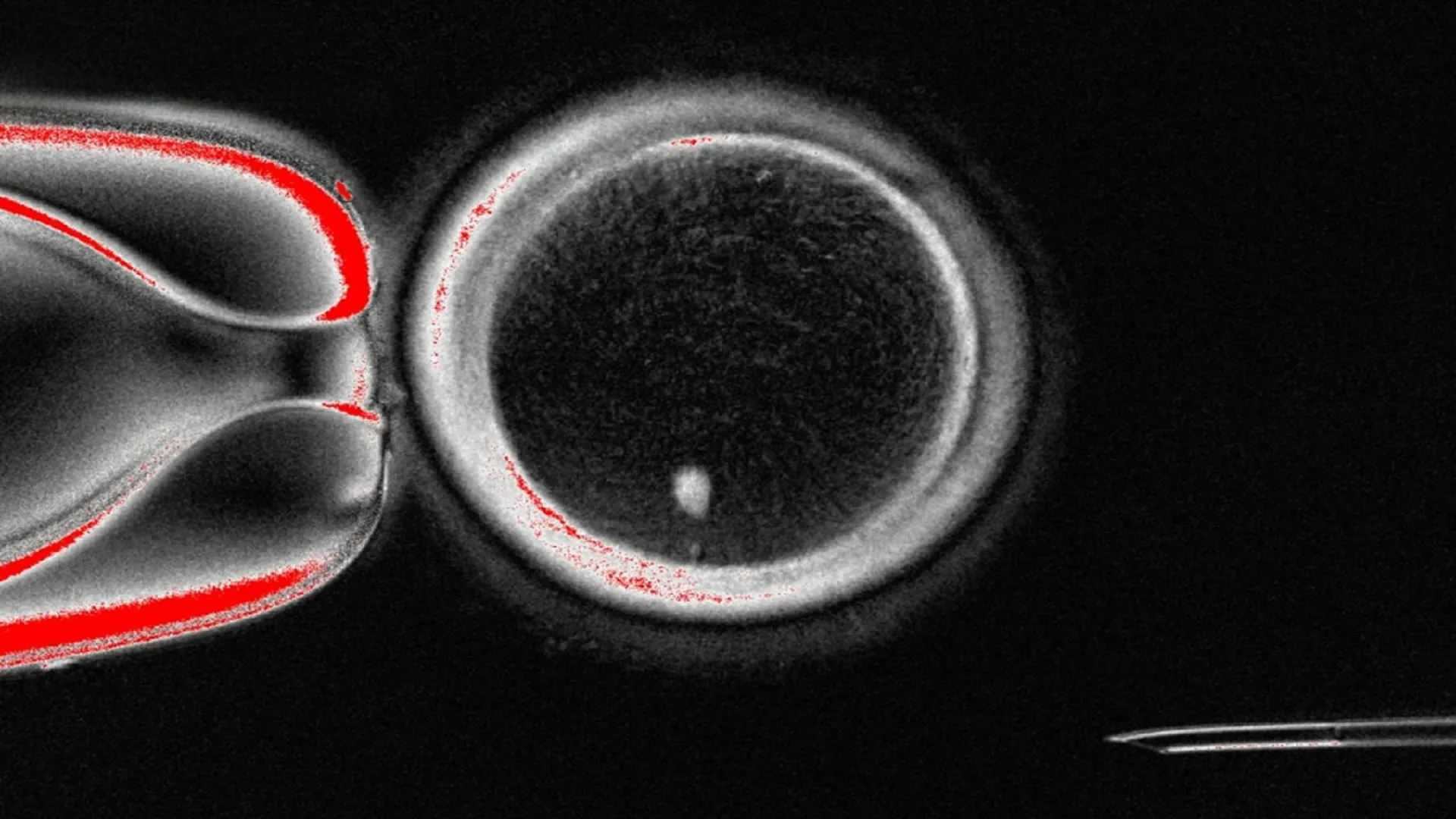
Une étape scientifique longtemps jugée hors de portée vient d’être franchie : des chercheurs ont réussi à créer des ovocytes à partir de cellules de peau et à obtenir des embryons humains précoces en laboratoire. Cette avancée, encore exploratoire, pourrait ouvrir une voie entièrement nouvelle pour traiter certaines formes d’infertilité.
Ce qui a réellement été accompli
- Des scientifiques de l’Oregon Health & Science University (OHSU) ont mis au point une preuve de concept transformant des cellules cutanées en ovocytes capables d’être fécondés.
- Une partie des embryons issus de ces ovocytes s’est développée jusqu’au stade de blastocyste, une étape clé quelques jours après la fécondation.
- Au-delà de l’infertilité, les auteurs soulignent un potentiel à long terme pour permettre à des couples de même sexe d’avoir un enfant génétiquement relié aux deux partenaires, si des tests à grande échelle démontrent un jour la sécurité et l’efficacité de la méthode.
Pourquoi c’est important
L’objectif n’est pas de remplacer les techniques actuelles, mais d’ajouter une option là où il n’en existe parfois aucune, notamment pour:
- les femmes en âge maternel avancé,
- les personnes dont la réserve ovarienne est altérée (par exemple après un traitement anticancéreux),
- certaines situations où les gamètes (ovocytes ou spermatozoïdes) ne peuvent pas être obtenus.
Comment cela fonctionne, en termes simples
Les chercheurs n’ont pas reprogrammé des cellules souches en gamètes. Ils ont utilisé une stratégie inspirée du clonage de Dolly, la brebis, appelée transfert nucléaire de cellule somatique:
- Le noyau d’une cellule de peau est placé dans un ovocyte donneur préalablement vidé de son propre noyau.
- Le cytoplasme de l’ovocyte déclenche alors une réduction des chromosomes du noyau de la cellule de peau, un peu comme ce qui se passe naturellement lors de la méiose.
- On obtient ainsi un ovocyte haploïde (contenant la moitié du matériel génétique), qui peut ensuite être fécondé par du sperme via une FIV classique, avec un apport génétique équilibré des deux parents.
Une nouvelle voie de division cellulaire: la « mitoméiose »
Les auteurs décrivent un mode de division qu’ils nomment mitoméiose, un mélange des principes de la mitose (copie fidèle) et de la méiose (réduction de moitié des chromosomes). Ce n’est pas une simple imitation de la biologie naturelle : c’est une façon de forcer une cellule somatique à adopter un état compatible avec la formation d’un ovocyte. Pour les biologistes, il s’agit d’une « troisième voie » conceptuelle, distincte des mécanismes connus.
Ce que montrent les données préliminaires
- Dans l’étude, 82 ovocytes fonctionnels ont été obtenus puis fécondés.
- Beaucoup d’embryons se sont arrêtés au stade 4–8 cellules, en raison d’anomalies chromosomiques.
- Environ 9 % ont atteint le stade de blastocyste au sixième jour.
- Les auteurs rappellent que l’anéuploïdie (trop ou pas assez de chromosomes) est fréquente dans les ovocytes humains, et que même la reproduction naturelle ne conduit pas systématiquement à des blastocystes viables.
Ce qui doit encore s’améliorer
- Mieux contrôler l’appariement et la séparation des chromosomes.
- Réduire le taux d’erreurs qui freinent le développement embryonnaire.
- Reproduire des résultats fiables, répétés et sûrs avant toute application clinique.
Prudence, calendrier et encadrement
- Les chercheurs estiment qu’un usage clinique n’est pas envisageable avant au moins une dizaine d’années.
- La méthode reste une preuve de concept: efficacité, sécurité, reproductibilité et cadre éthique doivent être consolidés.
- Le projet a suivi un encadrement éthique strict et a reçu des financements philanthropiques et institutionnels.
- Les résultats ont été évalués par des pairs et publiés dans la revue Nature Communications.
Qui pourrait en bénéficier demain
- Personnes dont les ovaires ne produisent plus d’ovocytes de qualité.
- Femmes après chimiothérapie ou radiothérapie.
- Couples confrontés à des échecs répétés de FIV.
- Couples de même sexe souhaitant, à très long terme, une filiation génétique partagée (hypothèse conditionnée à de nombreux jalons scientifiques et réglementaires).
Limites et défis à relever
- Taux élevé d’anéuploïdie et qualité variable des ovocytes générés.
- Questions réglementaires et éthiques complexes.
- Nécessité d’évaluer l’innocuité à long terme avec des critères plus stricts que ceux de la FIV standard.
- Passage obligatoire par des étapes précliniques rigoureuses avant tout essai chez l’humain.
FAQ
Cette technique a-t-elle déjà permis des naissances humaines?
Non. Les travaux se limitent à des expériences en laboratoire sur des embryons précoces. Aucune grossesse ni naissance n’a été tentée ou autorisée avec cette approche.
Quelle différence entre mitose, méiose et mitoméiose?
- Mitose: une cellule se divise pour en donner deux identiques (même nombre de chromosomes).
- Méiose: production de gamètes avec moitié de chromosomes.
- Mitoméiose: procédé expérimental qui amène une cellule somatique à perdre la moitié de ses chromosomes dans un contexte artificiel, pour mimer la logique d’un ovocyte.
Quelles options existent aujourd’hui pour l’infertilité?
Les principales sont la FIV, le don d’ovocytes ou de spermatozoïdes, la préservation de la fertilité (congélation d’ovocytes/sperme avant un traitement), et, selon les projets de vie, l’adoption. La technique décrite ici n’est pas disponible en clinique.
Quelles sont les prochaines étapes avant des essais chez l’humain?
Répéter les résultats, diminuer les erreurs chromosomiques, valider l’approche sur des modèles précliniques, définir des standards de qualité et obtenir l’accord des autorités réglementaires après un examen éthique et scientifique approfondi.
Y a-t-il des risques éthiques spécifiques?
Oui. Ils concernent la manipulation d’embryons, la filiation génétique, le risque d’usage détourné et la pression sociale autour de la « performance » reproductive. Ces enjeux nécessitent une gouvernance claire, transparente et pluridisciplinaire.