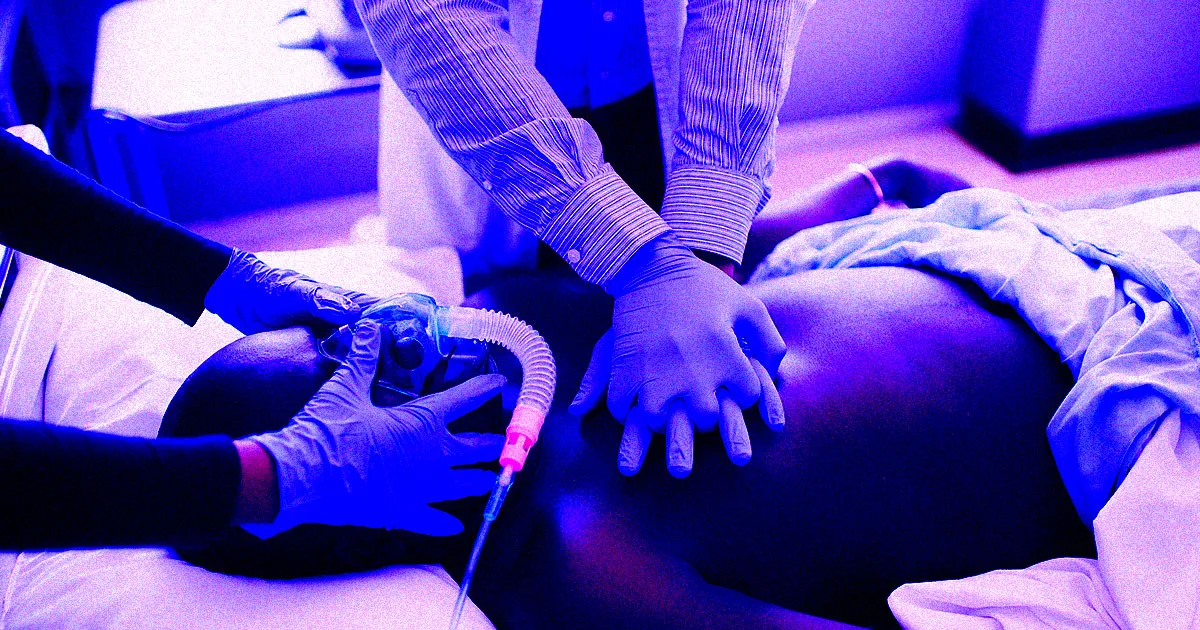
Les enjeux éthiques des soins en fin de vie
Les professionnels de la santé ont pour responsabilité morale d’agir pour assurer la survie de leurs patients. Cependant, cette obligation devient complexe lorsque certains médecins choisissent de procéder à des manœuvres de réanimation, comme la réanimation cardio-pulmonaire (RCP), même dans des cas où ils savent que les chances de survie sont nulles. Ce phénomène, souvent désigné sous les termes de « slow codes » ou « show codes », soulève un débat éthique délicat.
La tension entre directives et volontés familiales
Cette question est particulièrement épineuse pour les patients qui n’ont pas établi d’ordre de non-réanimation ou qui ont des proches désireux de prolonger la vie de leur être cher jusqu’à la fin. Dans ces situations, les médecins se trouvent déchirés entre le respect des désirs de la famille et leur obligation de minimiser la souffrance des patients.
Les effets néfastes de la RCP
La RCP, bien que souvent considérée comme une intervention standard pour les patients gravement malades, présente un taux d’échec d’environ 85 %. De plus, cette procédure n’est pas sans conséquences : elle peut causer des blessures physiques telles que des côtes fracturées ou des poumons perforés, augmentant ainsi la douleur des patients en phase terminale.
Le poids du tabou
Malgré l’utilisation relativement fréquente des « slow codes », le sujet demeure un tabou dans le domaine médical. La revue Bioethics s’intéresse à ce sujet délicat et invite des experts à contribuer à un numéro à venir, cherchant à démystifier cette pratique controversée.
Opinions partagées parmi les praticiens
Dans une étude publiée en 2021 dans le Journal of Pain and Symptom Management, plusieurs praticiens ont exprimé un sentiment ambivalent vis-à-vis des « slow codes ». Beaucoup d’entre eux se sont dits mal à l’aise à l’idée d’effectuer des manœuvres de réanimation lorsqu’elles semblent médicalement inutiles. Certaines institutions médicales ont même décidé d’interdire complètement cette pratique.
Une réalité nuancée
Comme l’indique Parker Crutchfield, professeur de philosophie, même si un patient est en train de mourir, des gestes de réanimation mal exécutés peuvent aggraver sa souffrance. D’un autre côté, présenter une apparence de soins attentifs peut s’avérer bénéfique pour les familles. Crutchfield souligne que, lorsque ces efforts sont perçus comme authentiques, ils peuvent apporter un certain réconfort aux proches.
Vers une meilleure compréhension
Les experts s’efforcent désormais de trouver un consensus sur la meilleure façon de procéder dans les situations impliquant des « slow codes », en établissant des lignes directrices claires. Arthur Caplan, éminent professeur de bioéthique, évoque l’importance de déterminer ce qui est réellement futile et ce qui sert au mieux l’intérêt du patient, notant que ces décisions ne sont pas clairement définies par des protocoles.
FAQ
Qu’est-ce qu’un ordre de non-réanimation (DNR) ?
Un ordre de non-réanimation est un document juridique indiquant qu’un patient ne souhaite pas recevoir de réanimation en cas d’arrêt cardiaque ou respiratoire.
Quels sont les risques associés à la RCP ?
En plus d’être souvent inefficace, la RCP peut provoquer des douleurs physiques sévères, telles que des fractures des côtes ou des lésions pulmonaires.
Comment les médecins peuvent-ils mieux communiquer avec les familles sur la fin de vie ?
Une communication ouverte et honnête est essentielle. Les médecins devraient aborder les attentes des familles, leurs croyances et le bien-être du patient pour parvenir à des décisions éclairées.
Existe-t-il des protocoles pour gérer les « slow codes » ?
Actuellement, il n’existe pas de lignes directrices uniformes, mais des discussions en cours, comme celles de la revue Bioethics, visent à établir des recommandations claires.
Que faire si un membre de ma famille refuse des soins en fin de vie ?
Il est crucial de respecter les souhaits du patient tout en communiquant avec la famille pour s’assurer que tout le monde comprend et soutient la décision prise.